1-2 基礎的生活を支える人間中心の開発を推進するための支援
日本は、人間の生存・生活・尊厳に対する広範かつ深刻な脅威から人々を守り、人々の豊かな可能性を実現するという「人間の安全保障」の考え方を、国際社会の中で積極的に提唱してきました。このような「人間の安全保障」なくして、質の高い成長は実現され得ません。ここでは、こうした人間中心の視点から、基礎的生活を支える保健・水・教育・文化などを紹介しています。
(1)保健医療、人口
開発途上国に住む人々の多くは、多くの先進国であれば日常的に受けられる基礎的な保健医療サービスを受けることができません。現在でもなお、感染症や栄養不足、下痢などにより、年間590万人以上の5歳未満の子どもが命を落としています。注11また、産婦人科医や助産師など専門技能を持つ者による緊急産科医療が受けられないなどの理由により、年間約30.3万人以上の妊産婦が命を落としています。注12さらに、貧しい国は、高い人口増加率により一層の貧困や失業、飢餓、教育へのアクセス・質の悪さ、環境悪化などに苦しめられています。このため、SDGsでは、目標3で「あらゆる年齢のすべての人々の健康的な生活を確保し、福祉を促進する」と設定されました。
世界の国や地域によって多様化する健康課題に対応するため、すべての人が基礎的な保健医療サービスを、必要なときに負担可能な費用で受けられる「ユニバーサル・ヘルス・カバレッジ(UHC)」*の達成が重要となっています。
< 日本の取組 >
●保健医療
日本は従前から、人間の安全保障に直結する保健医療分野での取組を重視しています。2015年2月の「開発協力大綱」の策定を受け、同年9月、日本政府は、保健分野の課題別政策として「平和と健康のための基本方針」を定めました。この方針は、日本の知見、技術、医療機器、サービス等を活用しつつ、①エボラ出血熱など公衆衛生危機への対応体制の構築、②すべての人への生涯を通じた基礎的保健サービスの提供を目指していくことを示しており、これらの取組は、SDGsに掲げられた保健分野の課題解決を追求していく上でも重要なものです。
また、日本は保健システム*の強化やUHCの推進などに関する国際社会の議論を主導してきました。2016年のG7伊勢志摩サミットでは、G7各国は感染症等の公衆衛生危機への国際社会の対応能力の強化、また幅広い保健課題への対応の鍵となり、危機へのより良い備えを有するUHCの推進、薬剤耐性(AMR)への対応強化等が重要との点で一致し、「国際保健のためのG7伊勢志摩ビジョン」を発表しました。
さらに、2016年に開催されたTICAD(ティカッド) VIでは、安倍総理大臣がUHCに関するサイドイベントにおいて、「国際保健のためのG7伊勢志摩ビジョン」をアフリカにおいても着実に実践するために、各国のオーナーシップとリーダーシップを重視しつつ、特に人材育成を通じて「公衆衛生危機への対応能力及び予防・備えの強化」および「アフリカにおけるUHCの推進」の実現に貢献していく決意を述べました。
2017年8月に開催されたTICAD閣僚会合では、人間の安全保障の観点および強靱な社会の促進の観点から、包括的で強靱な保健システムは、生活の質を高めるために不可欠であることが認識され、特にHIV/エイズ、マラリアおよび結核といった感染症の負担軽減を含むUHCに関する見解および経験を共有することが改めて確認されました。
こうしたコミットメントに対し、日本は、2016年以降6,700人以上の感染症対策の人材育成を行い、2013年以降では95,000人以上の保健人材育成を含む約576億円の取組を実施し、地方部も対象とした感染症対策を強化するとともに、母子保健の向上等に貢献するなど、着実に取組を進めています。
日本は、50年以上にわたり国民皆保険制度等を通じて、世界一の健康長寿社会を実現した実績を有しています。今後も日本は二国間援助のより効果的な実施、国際機関等が行う取組との戦略的な連携の強化、国内の体制強化と人材育成などに取り組んでいきます。
●公衆衛生危機対応
グローバル化が進展する今日、感染症の流行は、容易に国境を越えて国際社会全体に深刻な影響を与えるため、新興・再興感染症*への対策が重要です。2014-2015年のエボラ出血熱の流行は、多数の命を奪い、周辺国への感染拡大や医療従事者への二次感染の発生といった問題を引き起こし、これらの問題は国際社会における主要な人道的、経済的、政治的な課題となりました。
日本は、流行国や国際機関に対し、資金的支援に加え、専門家派遣や物資供与といった様々な支援を切れ目なく実施しました。さらに、日本はその技術を活かした治療薬や迅速検査キット、サーモグラフィーカメラの開発等、官民挙げてエボラ危機の克服を後押ししました。従来から日本は、感染症対策には持続可能かつ強靱な保健システムの構築が基本となるとの観点に立ち、人間の安全保障に直結する課題である保健分野における開発協力を重視し、UHCの推進を掲げ、保健システムの強化に継続的に取り組んできました。日本は、アフリカ各国の公衆衛生危機への対応能力および予防・備えを強化するとともに、すべての人が保健サービスを受けることができるアフリカを目指し、医療従事者の能力強化や保健施設の整備をはじめとした保健分野への支援、インフラ整備、食料安全保障強化等、社会的・経済的復興に役立つ支援を迅速に進めています。
また、日本は、国際社会の平和と繁栄に積極的に貢献する国家として、こうした健康危機に対応する国際社会の枠組み(グローバル・ヘルス・アーキテクチャー)構築においても、G7やTICAD等の国際会議の場において議論を主導してきました。特に、WHOの健康危機プログラムには、安倍総理大臣が2016年のG7伊勢志摩サミットの際に5,000万ドルの拠出を表明し、そのうち2,500万ドルを年内に拠出したほか、緊急対応基金(CFE)には約1,080万ドルを拠出しました。加えて日本政府の後押しを受けて世界銀行がサミットの機会に創設したパンデミック緊急ファシリティ(PEF)*に対しても、他国に先駆けて5,000万ドルの拠出を表明しました。さらに日本は、WHOが国連人道問題調整事務所(OCHA)と連携して危機に対応するための標準業務手順書の策定を主導しました。そのほか、日本は2015年に国際緊急援助隊・感染症対策チームを新設し、感染症流行国での迅速かつ効果的な支援に向けた取組を行っています。
●キューバ
ハバナ県ホセ・マルティ国際空港における防疫体制確保のための機材整備
草の根・人間の安全保障無償資金協力(2015年3月~2016年11月)

サーモグラフィーカメラ供与式の様子。中央は渡邉優在キューバ大使。(写真:在キューバ日本大使館)
ジカウイルス感染症について、中南米諸国では多数の患者が報告されています。キューバでも2015年3月に初めて報告されて以降、現在までに32例が報告されていますが(2016年10月時点)、そのほとんどが国外からの輸入症例と分析されています。このようなキューバの状況を改善するため、日本は、同国保健省の傘下機関であるメディクーバに対して、76,563ユーロを資金協力するプロジェクトに署名し、これにより、首都ハバナにあるホセ・マルティ国際空港(第2、第3、第5ターミナル)に日本製の最新鋭サーモグラフィー4機が設置され、供与式が2016年11月に行われました。
これらの最新鋭のサーモグラフィーは、同時に複数の人の体温を非接触で測定できるため、検疫時の感染の拡大を防ぐと同時に、人の往来が激しい空港において、安心・安全な出入国管理が可能となります。この協力により、キューバの感染症に対する空港の防疫体制を高め、同国内にてジカ熱やデング熱などの感染症の流行を防ぐことが期待されます。
●UHCの推進
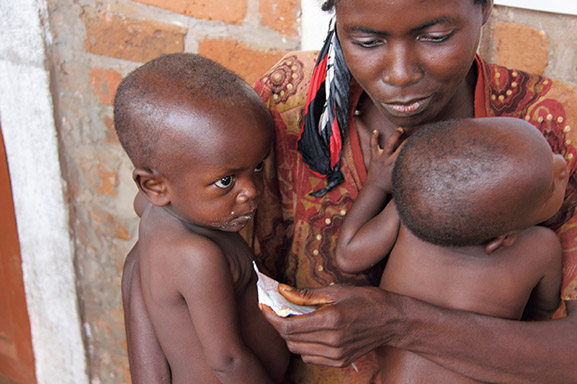
ブルンジ南部に位置するマカンバ州で、栄養治療食による治療を受ける子どもたち。(写真:中秋真太郎)
UHCとは、すべての人が基礎的な保健サービスを必要なときに負担可能な費用で受けることができることを指します。保健医療サービスの格差を是正し、すべての人の基礎的な保健ニーズに応(こた)え、被援助国が自ら保健課題を検討・解決する上で、UHCの達成が重要です。日本政府は、G7、TICAD、国連総会等の国際的な議論の場においても、「日本ブランド」としてのUHC推進を積極的に主張してきました。このような日本の主張を背景に、2015年に採択された「2030アジェンダ」では、UHCの達成が国際的な目標の一つに位置付けられました。
日本は、UHC推進に向けた国際機関・ドナー国等による知見の共有、開発途上国の保健システム強化に向けた連携強化の必要性につき、国連総会やG7伊勢志摩サミットで訴え、これまでの保健分野の援助協調枠組みを発展させた「IHP for UHC2030」(通称:UHC2030)の設立に主導的な役割を果たしました。
また、安倍総理大臣はTICAD VIにおいて、UHC推進のために、アフリカにおけるUHCの先駆的な国の取組がアフリカ大陸全体に広がるよう、モデルとなり得る国への重点的支援を表明しました。加えて、日本はUHC達成の上で参考となる道筋や具体的行動を示す「UHC in Africa」を世界銀行、WHO、グローバルファンド等と共に発表しました。さらに、日本は2017年9月の国連総会ハイレベルウィークの機会に、UHC推進のためのイベントを主催してUHCの重要性に対する国際的な関心を喚起しました。これに続き、2017年12月に東京で開催されたUHCフォーラム2017には、安倍総理大臣、グテーレス国連事務総長、サル・セネガル大統領等の国際保健分野を牽引(けんいん)するリーダーが出席し、UHC達成の取組を加速させるためのコミットメントとして、UHC達成に向けたグローバルな機運(モメンタム)の強化や各国・各機関の連携体制強化等を提唱した「UHC東京宣言」が採択され、その上で、安倍総理大臣は、各国、各機関のUHCの取組を後押しするため、日本は今後29億ドル規模の支援を行うことを表明しました。
日本は、2015年に「平和と健康のための基本方針」を定め、同方針において、国際社会でのUHCの主流化のために必要な支援を引き続き行うことを挙げています。具体的には病院建設や医薬品・医療機器の供与などのハード面での協力や、人づくり、制度などのソフト面での協力等、日本の経験・技術・知見を活用した協力を促進し、貧困層、子ども、女性、障害者、高齢者、難民・国内避難民、少数民族・先住民などの「誰一人取り残さない」UHCを実現することが示されています。
UHCにおける基礎的な保健サービスには、栄養改善((3)食料安全保障および栄養を参照)、予防接種、母子保健、性と生殖の健康、感染症対策、非感染性疾患対策、高齢者の地域包括ケアや介護などすべてのサービスが含まれます。
予防接種は感染症疾患に対して、安価で効果的な手段であることが証明されており、毎年200万~300万人の命を予防接種によって救うことができると見積もられています。注13開発途上国の予防接種率を向上させることを目的として2000年に設立されたGaviワクチンアライアンス*に対して、日本は2011年に拠出を開始して以来、累計約7,246万ドルの支援を行いました。Gaviは2000年の設立以来、5億8,000万人の子どもたちに予防接種を行い800万人以上の命を救ってきました。Gaviは2016年から2020年の戦略期間では、さらに3億人の子どもたちに予防接種を行い、500万人以上の命を救うことを目標に掲げています。この取組を推進すべく、日本政府は2016年、2020年までに新たに7,600万ドルを拠出する方針を表明しました。また、二国間援助においては、日本はワクチンの製造、管理およびコールドチェーン維持管理などの支援を実施し、予防接種率の向上に貢献していきます。

マラウイ南部のクィーンエリザベス中央病院で、同僚スタッフと薬疹の確認をする青年海外協力隊員(薬剤師)の塩田浩平さん。(写真:久野真一/JICA)
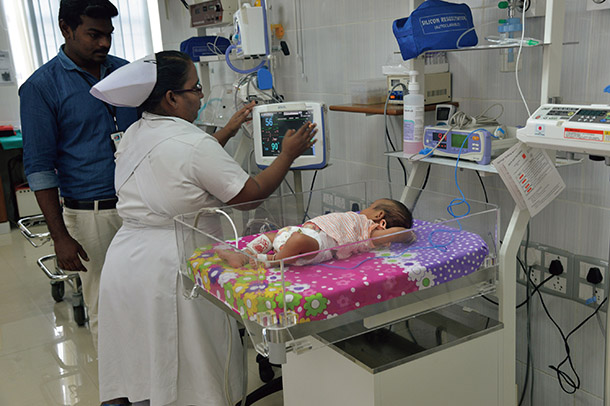
インド・タミル・ナド州において、日本の支援で建設された小児科総合外来病棟で緊急移送された乳児を手当する看護師。(写真:サンディープ・ビスワス)
MDGsに含まれていた母子保健分野(目標4:5歳未満児死亡率の削減、目標5:妊産婦の健康改善)においては、5歳未満児の死亡率や妊産婦死亡率の削減、助産専門技能者の立会いによる出産の割合の増加など大幅な改善は見られたものの、目標値の達成には至らず、SDGsにおいても母子保健には大きな課題が残されています。日本は包括的な母子継続ケアを提供する体制強化と、開発途上国のオーナーシップ(主体的な取組)と能力向上を基本とし、持続的な保健システムを強化することを中心とした支援を目指し、ガーナ、セネガル、バングラデシュなどの国において、効率的に支援を実施しています。日本はそれらを通じ、妊娠前(思春期、家族計画を含む)・妊娠期・出産期と新生児期・幼児期に必要なサービスへのアクセス向上に貢献しています。また、日本は、日本の経験・知見を活かし、母子保健改善の手段として、母子健康手帳(母子手帳)を活用した活動を展開しています。母子手帳は、妊娠期・出産期・産褥(さんじょく)期(出産後、妊娠前と同じような状態に回復する期間で、ほぼ産後1~2か月間)、および新生児期、乳児期、幼児期と時間的に継続したケア(CoC:Continuum of Care)に貢献できるとともに、母親が健康に関する知識を得て、意識向上や行動変容を促すことができることが特徴です。日本の協力により、全国に母子健康手帳が定着しているインドネシアは、他国での母子手帳導入や全国展開に役立つように2007年以降8回の国際研修を実施しました。インドネシアは2017年に「国別比較」を目的として、母子手帳を活用して母子保健サービスを提供してきているタイ、フィリピン、ケニアの母子保健関係者を招聘(しょうへい)し、各国での経験を共有し共に学び合い、母子手帳のさらなる可能性と課題を議論しました。また、インドネシアは、2018年以降の母子手帳に関する国際研修実施に関するニーズを検討するために、現在母子手帳の試行運用を実施しているアフガニスタン、タジキスタンの参加者も同時に招聘し、意見交換を行いました。
さらに日本は、支援の実施国において、国連人口基金(UNFPA)や国際家族計画連盟(IPPF)など、ほかの開発パートナーと共に性と生殖に関する健康サービスを含む母子保健の推進によって、より多くの女性と子どもの健康改善を目指しています。
また、日本は高齢化対策における国際貢献を強化するために、2016年に議長国としてG7の枠組みで初めて高齢化を議題として取り上げました。
●ザンビア
ユニバーサル・ヘルス・カバレッジ達成のための基礎的保健サービスマネジメント強化プロジェクト
技術協力プロジェクト(2015年10月~(実施中))
ザンビアは、アフリカ諸国の中でも母子保健や感染症の対策が遅れている国の一つです。特に本件プロジェクトの対象州であるルサカ州および南部州は、国内のほかの州からの流入による人口増加が顕著であり、保健施設、スタッフ、医療機器・消耗品などの不足による保健サービスの量・質の低下が著しい地域となっています。
日本は、すべての人が基礎的な保健医療サービスを必要なときに負担可能な費用で受けられるユニバーサル・ヘルス・カバレッジ(UHC)を積極的に推進してきました。ザンビアもUHC達成に向けた種々の政策を導入、実行しつつあります。しかし、ザンビアでは2000年からの12年間で平均余命が16年長くなり、急激な人口増加と高齢化が進む一方、医療人材の不足などによって、適切な医療サービスを提供するための体制が追いついていないのが現状です。

プロジェクトの活動対象地域郡で実施される保健計画活動についての会議風景。州や郡の担当者、プロジェクト専門家が参加。(写真:JICAプロジェクト)
こうした状況下、日本は「UHC達成のための基礎的保健サービスマネジメント強化プロジェクト」を実施し、地域の状況や情報に基づいて保健活動計画の立案から実施、評価、改善について支援していくことで、管理能力強化に取り組んでいます。具体的には、ルサカ州と南部州の中の4つの郡の保健局に対し、保健活動計画を支援しつつ、保健システム上の課題解決に焦点を当てた活動計画の管理指針(ガイドライン)を策定しています。郡保健局がこの管理指針に基づいて保健計画を定期的に見直し継続的に管理していくこと、さらに将来的には州内のほかの郡保健局でもこの管理指針が活用され保健サービスが改善されることを目指しています。
また、プロジェクトでは、地域の産科病院の搬送状況、高血圧と糖尿病に関するサービス提供状況の調査も行い、これら調査の結果をもとに、保健省が行う政策策定に役立つような提言も行っていきます。
本プロジェクトは、開発途上国の基礎的保健サービスの向上に取り組むプロジェクトとして、持続可能な開発目標(SDGs)達成に貢献する事業といえます。(2017年12月時点)
●感染症の薬剤耐性(AMR)への対応
感染症の薬剤耐性(AMR:anti-microbial resistance)*は、公衆衛生上の重大な脅威であり、近年対策の機運が増しています。日本は、AMRへの対策を進めるために2016年4月に「薬剤耐性(AMR)対策アクションプラン」を策定するとともに、同月にアジアAMR東京閣僚会議を開催し、検査機関ネットワークや抗微生物剤の規制等の4本の柱から成る「AMRに関するアジア太平洋ワンヘルス・イニシアティブ」を採択しました。G7伊勢志摩サミットにおいても、保健アジェンダの柱の一つにAMRを取り上げ、G7として協働して取り組む方針をまとめました。さらに、同年9月の国連総会AMRハイレベル会合では、「国連総会AMRに関する政治宣言」が採択され、各国や関係国連機関が対策を推進していくことや、国連事務総長が分野横断的な作業部会を設置することが求められ、2017年11月にはAMRワンヘルス東京会議が開催されました。
●三大感染症(HIV/エイズ、結核、マラリア)
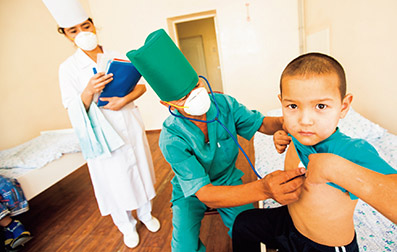
グローバルファンドはHIV/エイズ・結核・マラリアの予防、治療、保健システムの強化を100か国以上で支援している。(写真提供:グローバルファンド/John Rae氏)
SDGsのターゲット3.3に2030年までの三大感染症*の終息が掲げられており、日本は「世界エイズ・結核・マラリア対策基金(グローバルファンド)」を通じた支援に力を入れています。グローバルファンドは2000年G8九州・沖縄サミットで感染症の対策を初めて議論したことをきっかけに設立された、三大感染症対策を行う官民連携パートナーシップ機関です。日本は同ファンドの創設者の一人として、2002年の設立時から資金支援を行ってきており、設立から2017年10月末までに約28.38億ドルを拠出しました。また、日本は、2016年には、G7伊勢志摩サミットに先立ち、第5次増資に向け、当面8億ドルの拠出を表明しました。同ファンドによる支援により、これまでに救われた命は2,200万人以上と推計されています。さらに、日本は、グローバルファンドの支援を受けている開発途上国において、三大感染症への対策が効果的に実施されるよう、グローバルファンドの取組を日本の二国間支援でも補完できるようにしています。日本は保健システムの強化、コミュニティ能力強化や母子保健のための施策とも相互に連携を強めるよう努力しています。
二国間支援を通じたHIV/エイズ対策として、日本は新規感染予防のための知識を広め、啓発・検査・カウンセリングを普及し、HIV/エイズ治療薬の配布システムを強化するなどの支援を行っています。特に予防についてより多くの人に知識や理解を広めることや、感染者・患者のケア・サポートなどには、アフリカを中心に「感染症・エイズ対策隊員」と呼ばれる青年海外協力隊が精力的に取り組んでいます。
結核に関して、2008年に外務省と厚生労働省は、JICA、財団法人結核予防会、ストップ結核パートナーシップ日本と共に「ストップ結核ジャパンアクションプラン」を発表し、日本が自国の結核対策で培った経験や技術を活かし、官民が連携して、世界の年間結核死者数の1割(2006年の基準で16万人)を救済することを目標に、開発途上国、特にアジアおよびアフリカに対する年間結核死者数の削減に取り組んできました。また、2014年にWHOが採択した、2015年以降2035年を達成目標年とする新たな世界戦略(Global strategy and targets for tuberculosis prevention, care and control after 2015)を踏まえ、外務省と厚生労働省、JICA 等は2014年に「ストップ結核ジャパンアクションプラン」を再び改訂し、引き続き国際的な結核対策に取り組んでいくことを確認しました。
乳幼児が死亡する主な原因の一つであるマラリアについて、日本は、地域コミュニティの強化を通じたマラリア対策への取組を支援したり、WHOとの協力による支援を行っています。
●ポリオ
日本は、根絶目前のポリオについて、ポリオ常在国*であるナイジェリア、アフガニスタン、パキスタンの3か国を中心に、主にUNICEF(ユニセフ)と連携し、その撲滅を支援しています。ナイジェリアでは、2014年以来発見されていなかった野生のポリオウイルスからの感染症例が、2016年に報告されました。日本は、2017年2月にUNICEFと連携して、ナイジェリア、チャド、ニジェール、カメルーン、中央アフリカ共和国におけるポリオ対策のため、40億円の支援を行い、推定7,200万人の5歳未満の子どもにワクチン投与することができました。
ほかにも、日本は、アフガニスタンにおいて、2002年以降UNICEFと連携して累計115億円を超える支援を行っています。また、パキスタンにおいて、日本は1996年以降UNICEFと連携した累計110億円を超える支援を行っているほか、2016年には、約63億円の円借款を供与しました。これにより、ポリオの新規感染の減少・撲滅に貢献しています。この円借款については、新しい方法(ローン・コンバージョン)が採用されました。これは一定の目標が達成されるとパキスタン政府の返済すべき債務を民間のゲイツ財団が肩代わりするものです。さらに、日本は2016年度には、アフガニスタンに対する約12.6億円の支援、2016年および2017年には、パキスタンに対し、約4.04億円および約5.2億円の支援を行いました。この事業により、5歳未満児へのワクチン接種を通じ、パキスタンにおけるポリオの新規発症件数の減少および全国5歳未満児約3,800万人の発症率低下につながることが期待されます。
●顧みられない熱帯病(NTDs)
また、シャーガス病、フィラリア症、住血吸虫症などの「顧みられない熱帯病」(NTDs)*には、世界全体で約10億人が感染しており、開発途上国に多大な社会的・経済的損失を与えています。感染症は国境を越えて影響を与えることから、国際社会が一丸となって対応する必要があり、日本も関係国や国際機関と密接に連携して対策に取り組んでいます。日本は、1991年から、世界に先駆けて「貧困の病」ともいわれる中米諸国のシャーガス病対策に本格的に取り組み、媒介虫対策の体制を確立する支援を行い、感染リスクを減少することに貢献しました。日本はフィラリア症についても、駆虫剤を供与し、多くの人に知識・理解を持ってもらうための啓発教材を供与しています。また、日本は青年海外協力隊による啓発予防活動などを行い、新規患者数の減少や病気の流行が止まった状態の維持を目指しています。
さらに2013年、NTDsを含む開発途上国の感染症に対する新薬創出を促進するための日本初の官民パートナーシップ、一般社団法人グローバルヘルス技術振興基金(GHIT(ジーヒット) Fund(ファンド):Global Health Innovative Technology Fund)を立ち上げました。日本国内外の研究開発機関とのグローバルな連携を推進しながら、効果の高い治療薬・ワクチン・診断薬等の研究開発を通じて開発途上国における感染症の制圧を目指しています。また、日本政府は2016年、NTDsの治療薬等の研究開発・普及の促進や、医薬品の供給準備・供給支援のため、1億3,000万ドルの資金拠出を行う方針を表明しました。今後アフリカなどで顧みられない熱帯病に苦しむ人々の治療に貢献することが期待されます。
- *ユニバーサル・ヘルス・カバレッジ
(UHC:Universal Health Coverage) - すべての人が基礎的な保健医療サービスを必要なときに負担可能な費用で受けられること。
- *保健システム
- 行政・制度の整備、医療施設の改善、医薬品供給の適正化、正確な保健情報の把握と有効活用、財政管理と財源の確保とともに、これらの過程を動かす人材やサービスを提供する人材の育成・管理を含めた仕組みのこと。
- *新興・再興感染症
- 新興感染症とは、SARS(サーズ)(重症急性呼吸器症候群)・鳥インフルエンザ・エボラ出血熱など、かつては知られていなかったが、近年新しく認識された感染症。
再興感染症とは、コレラ、結核などのかつて猛威をふるったが、患者数が減少し、収束したと見られていた感染症で、近年再び増加してきたもの。 - *パンデミック緊急ファシリティ
(PEF:Pandemic Emergency Financing Facility) - 保険メカニズムを活用して、民間資金を動員しつつ、パンデミック発生時に迅速かつ効率的な資金動員を行うための枠組み。ドナー国等が保険会社に保険料を支払う。パンデミック発生によりあらかじめ合意された条件が満たされた場合、即座に保険金が開発途上国や国際機関、NGO等に保険会社からPEFを通じて支出され、緊急対応の経費に充てられる。
- *Gaviワクチンアライアンス
(Gavi, the Vaccine Alliance) - 開発途上国の予防接種率を向上させることにより子どもたちの命と人々の健康を守ることを目的として設立された官民パートナーシップ。ドナー国および開発途上国政府、関連国際機関に加え、製薬業界、民間財団、市民社会が参画している。
- *感染症の薬剤耐性(AMR:anti-microbial resistance)
- 病原性を持つ細菌やウイルス等の微生物が抗菌薬や抗ウイルス薬等の抗微生物剤に耐性を持ち、それらの薬剤が十分に効かなくなること。
- *三大感染症
- HIV/エイズ、結核、マラリアを指す。これらによる世界での死者数は現在も年間約360万人に及ぶ。これらの感染症の蔓延(まんえん)は、社会や経済に与える影響が大きく、国家の開発を阻害する要因ともなるため、人間の安全保障における深刻な脅威であり、国際社会が一致して取り組むべき地球規模課題と位置付けられる。
- *ポリオ常在国
- ポリオが過去に一度も撲滅されたことのない国で、かつ感染が継続している国。
- *顧みられない熱帯病
(NTDs:Neglected Tropical Diseases) - シャーガス病、デング熱、フィラリア症などの寄生虫、細菌感染症等の18種類の熱帯病。感染者は世界で約10億人に上り、その多くが予防、撲滅可能であるが、感染者が貧困層に多いなどの理由で社会的関心が低いため、診断法、治療法、新薬の開発や普及が遅れている。2016年のG7伊勢志摩サミットでは、G7諸国として、NTDs対策の研究開発・イノベーションの促進を進める方針が示された(「国際保健のためのG7伊勢志摩ビジョン」)。
- 注11 : (出典)WHO “World Health Statistics 2016”
- 注12 : (出典)WHO, UNICEF, UNFPA, and the World Bank “Trends in Maternal Mortality:1990 to 2015”
- 注13 : (出典)WHO “Health topics, Immunization”
http://www.who.int/topics/immunization/en
